こんにちは、腎リハラボへようこそ。理学療法士の優です。2022年の診療報酬改定で、透析時運動指導等加算が新設され、本邦でも医療保険下で実施することが可能となりました。今回は“日本における透析中運動の詳細”について触れていきたいと思います。
紹介するガイドラインはコチラ!

今回はこの流れに沿って進めていきたいと思います!
- 背景
- 透析中運動療法の禁忌・中止基準
- 透析中運動療法の内容
- 診療報酬
- まとめ
1. 背景
CKD患者数は1330万人、透析人口は32万人まで増加しています。新規透析導入患者の平均年齢は69.2歳、透析人口全体の平均年齢は67.9歳であり、透析導入3年後の死亡率が30%を越え、予後が不良と言われています。
WHOによるとリハビリテーションは、「能力低下および社会的不利をもたらすような状態の影響を軽減し、能力低下及び社会的不利のある者の社会的統合を達成するためのあらゆる手段を包含している」と定義されております。
腎臓リハビリテーションは、このガイドラインで「腎疾患や透析医療に基づく身体的・精神的影響を軽減させ、症状を調整し、生命予後を改善し、心理社会的ならびに職業的な状況を改善することを目的として、運動療法、食事療法と水分管理、薬物療法、教育、精神・心理的サポートなどを行う、長期にわたる包括的なプログラムである」と定義されております。
日本における腎臓リハビリテーションの歴史を簡単にご紹介します。
- 2011年:「日本腎臓リハビリテーション学会」設立
- 2012年:「腎臓リハビリテーション」刊行
- 2016年:糖尿病透析予防指導管理料に「高度腎機能障害指導加算」が追加
- 2016年:「保存期CKD患者に対する腎臓リハビリテーションの手引き」公開(日本腎臓リハビリテーション学会ホームページ上)
- 2018年:「高度腎機能障害指導加算」の対象患者がeGER30未満から45未満に拡大
- 2018年:「腎臓リハビリテーションガイドライン」発刊
- 2022年:「透析時運動指導等加算」新設
透析中運動療法についての詳細も記載されている本ガイドラインの目的は、「腎臓リハビリテーションの医療の質、安全性と有効性、およびその提供を最適化すること」とされています。
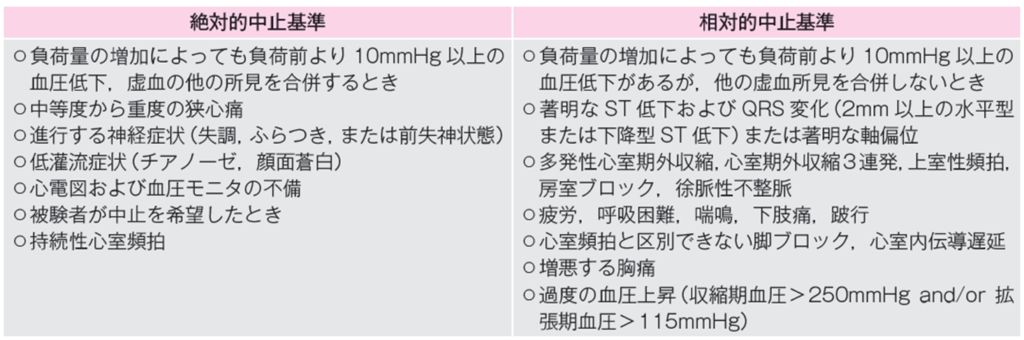
2. 透析中運動療法の禁忌・中止基準
禁忌や中止基準については、現時点においては心疾患における運動療法に関するガイドラインに示されている禁忌・中止基準を適応することが勧められています。
日本循環器学会. 心血管疾患におけるリハビリテーションに関するガイドライン(2012年改訂版)
Gibbons RJ, et al. ACC/AHA 2002 guideline update for exercise testing
また、安全な透析中運動療法のために以下の合併症に注意することが推奨されています。
安藤康宏. ハイリスク患者の運動療法の工夫. 透析運動療法 健康寿命を実現するために
3. 透析中運動療法の内容
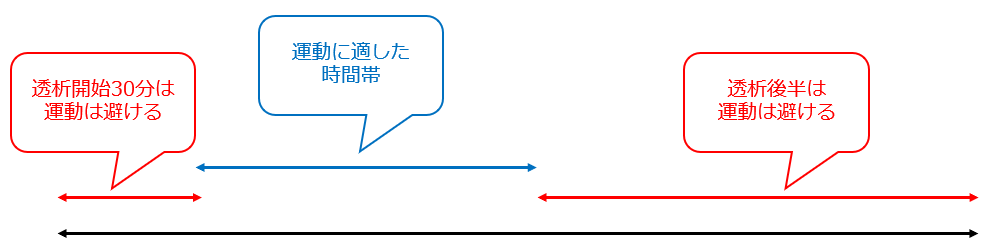
①運動のタイミング
透析中の運動に適切なタイミングは、透析開始30分後から透析前半の時間帯と言われています。つまり、透析開始から30分の間、および透析後半は運動を避け、その間の時間帯がと良いということになります。
②運動強度
全例に呼気ガス分析装置を併用した心肺運動負荷試験を実施することが望ましく、困難な場合、以下の方法による強度設定が推奨されています。また重度の心不全などでは、心電図モニター監視下で血圧管理、経皮的動脈血酸素飽和度の測定を行いながら実施することと記載されています。
- 実測最大心拍数:50~70%
- Karvonen法:k=0.3~0.5
- 自覚的運動強度(Borg指数):11「楽である]~13「ややつらい」
- 安静時HR+30bpm(ただしβ遮断薬投与例はHR+20bpm)程度
③透析中運動療法の内容
運動処方については、米国スポーツ医学会による運動勧告に従うことが望ましい
三浦美佐,伊藤修. 透析患者の運動リハビリはどこまで有効か?危険ではないのか?:臨床透析. 日本メディカルセンター, 2017: p633-638
運動処方として、ストレッチは共通でよいが、負荷量および運動持続時間、頻度は身体機能評価に基づき、テーラーメイドの処方が望まれるとされています。
一般的な透析中運動療法の流れ
- 3-5分のウォーミングアップとしてのストレッチ
- 10-15分のレジスタンストレーニング
- 10-60分の有酸素運動
- 3-5分のクールダウンとしてのストレッチグアップ
※ウォーミングアップとクールダウンについては同内容でよいとされています。
・レジスタンストレーニング
強度はBorgスケール11~13を目安としてゴムチューブやゴムボール、重錘バンドなどを用いて行う方法が一般的です。
・有酸素運動
負荷量可変型エルゴメータを使用して行うと効果的であり、足踏み運動や下肢挙上運動により有酸素運動を行うことも可能です。
※易疲労性が高く自発的な運動意欲が低い場合は、電動型エルゴメータが使用されることもあります。※低周波電気刺激などについては、重度心不全患者を対象とした試験以外に安全性の確認が十分には行われておらず、2018年時点ではまだ積極的に推奨できる段階ではないとしています。しかし、現在様々な先行研究がおこなわれており、今後自動運動が難しい場合や運動に対する動機付けが困難な患者に対しての使用が奨励されるようになるかもしれません。
4. 診療報酬
透析時運動指導は、透析患者の運動指導に係る研修を受講した医師、理学療法士、作業療法士又は医師に具体的指示を受けた当該研修を受講した看護師が1回の血液透析中に、連続して20分以上患者の病状及び療養環境等を踏まえ療養上必要な指導等を実施した場合に算定できる。実施した指導等の内容を実施した医師本人又は指導等を実施した理学療法士等から報告を受けた医師が診療録に記録すること。入院中の患者については、当該療法を担当する医師、理学療法士又は作業療法士の1人当たりの患者数は1回15人程度、当該療法を担当する看護師の1人当たりの患者数は1回5人程度を上限とし、入院中の患者以外の患者については、それぞれ、1回20人程度、1回8人程度を上限とする。
指導等に当たっては、日本腎臓リハビリテーション学会「腎臓リハビリテーションガイドライン」等の関係学会によるガイドラインを参照すること。また、当該加算を算定した日については、疾患別リハビリテーション料は別に算定できない。
第516回中央社会保険医療協議会 総会(2022年2月9日) 答申:個別改定項目について
5. まとめ
透析中運動療法は、透析前半のうちに、レジスタンストレーニングや有酸素運動を含む「楽である」~「ややきつい」程度で実施することが良いとされています。
今後も運動はアップデートされていくと思いますので、新しい情報についてもまた紹介していきたいと思います。
最後までご覧いただきありがとうございました!
youtubeでは動画も公開しておりますので、是非ご視聴ください!