腎リハラボへようこそ、理学療法士の優です。今回は、“糖尿病性腎症患者にとって座りがちな生活を変えることは有益か?”というテーマについて話していきたいと思います。多くの方が、生活習慣は健康に大きな影響を与えると言っています。それでは始めていきましょう!
紹介する論文はコチラ!

今回はこの流れにそって進めていきたいと思います!
- 背景
- 方法
- 結果
- まとめ
1. 背景
身体活動量の低下は様々な健康への悪影響を引き起こす
Handschin C, Spiegelman BM. The role of exercise and PGC1alpha in inflammation and chronic disease. Nature 2008; 454: 463–469
座りがちな時間が増えることは、身体活動とは独立して心血管疾患および全死亡リスクと関連する
Katzmarzyk PT, Church TS, Craig CL, Bouchard C. Sitting time and mortality from all causes, cardiovascular disease, and cancer. Med Sci Sports Exerc 2009; 41: 998–1005.
座りがちな行動とは、起きている間に座っている状態や寄りかかった状態でエネルギー消費が1.5メッツ以下のことを指す
Sedentary Behaviour Research Network. Letter to the editor: Standardized use of the terms “sedentary” and “sedentary behaviours”. Appl Physiol Nutr Metab 2012; 37: 540–542.
座りがちな行動は、客観的に加速度計を用いて測定をすることや、主観的に質問紙法で測定することが可能
Healy GN, et al. Objectively measured sedentary time, physical activity, and metabolic risk: The Australian Diabetes, Obesity and Lifestyle Study (AusDiab). Diabetes Care 2008; 31: 369– 371
Dunstan DW, et al. Associations of TV viewing and physical activity with the metabolic syndrome in Australian adults. Diabetol 2005; 48: 2254–2261
Bertrais S, et al. Sedentary behaviors, physical activity, and metabolic syndrome in middle-aged French subjects. Obes Res 2005; 13: 936–944
Rosenberg DE, et al. Assessment of sedentary behavior with the international physical activity questionnaire. J Phys Act Health 2008; 5: S30–S44
座位時間の延長が心血管疾患発症リスクを24%、全死亡リスクを14%増悪させる
Biswas, et al. Sedentary time and its association with risk for disease incidence, mortality, and hospitalization in adults: A systematic review and meta-analysis. Ann Intern Med 2015
糖尿病患者における座位時間延長は、HDL-C低下やその他代謝障害と関連する
Cooper, et al. Sedentary time, breaks in sedentary time and metabolic variables in people with newly diagnosed type 2 diabetes. Diabetol 2012; 55: 589–599.
Cooper, et al. Association between objectively assessed sedentary time and physical activity with metabolic risk factors among people with recently diagnosed type 2 diabetes. Diabetol 2014
糖尿病性腎症患者において、座位時間が延長している
Anderton N, et al. Sedentary behavior in individuals with diabetic chronic kidney disease and maintenance hemodialysis. J Ren Nutr 2015; 25: 364–370
ADAは、2016年のガイドラインに初めて、身体活動の量に関わらず座位時間を1日90分までに制限するようにという推奨を記載した
American Diabetes Association. Standards of medical care in diabetes–2016. Diabetes Care 2016; 39: S1–S109
この研究の目的は、「糖尿病性腎症患者における座位時間の延長が全死亡リスクおよび心血管疾患発症リスクに与える影響を明らかにすること」とされています。
2. 方法
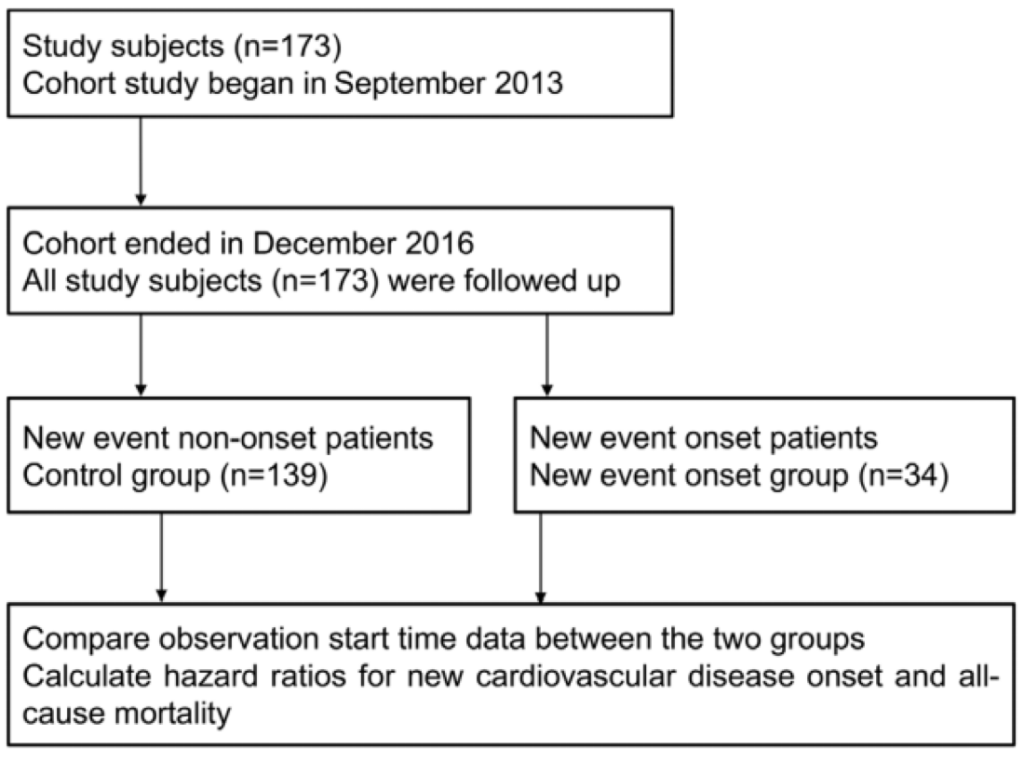
対象はIPAQによる評価を実施できた173名の外来糖尿病性腎症患者となっています。研究デザインは単施設コホート研究で、フォローアップ期間は2013年9月~2016年12月でした。プライマリーアウトカムは心血管疾患発症、脳卒中、透析導入、全死亡であり、期間中にこれらを発症した患者はイベント群、それ以外の患者はコントロール群に振り分けられました。
3. 結果
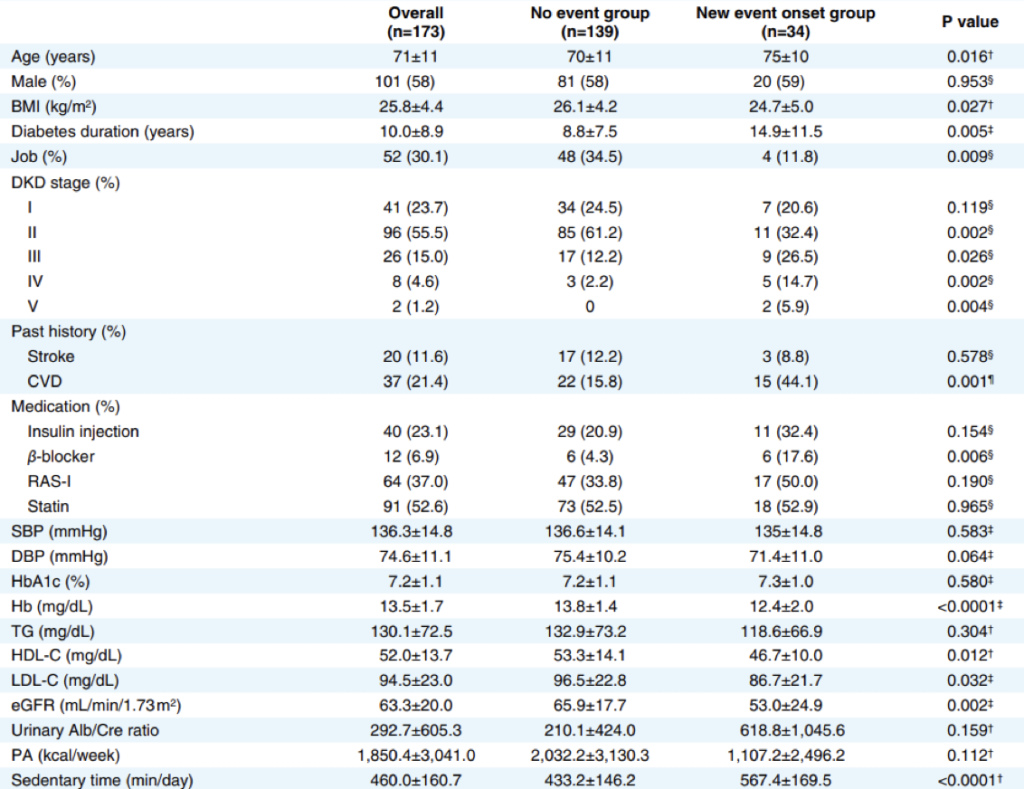
期間中にイベント発生のあった患者は34名で、脳卒中が4名、心血管疾患が20名、透析導入が4名、死亡が6名でした。背景の群間比較では、年齢、病歴、糖尿病罹患期間、糖尿病性腎症のステージに有意な差が見られました。
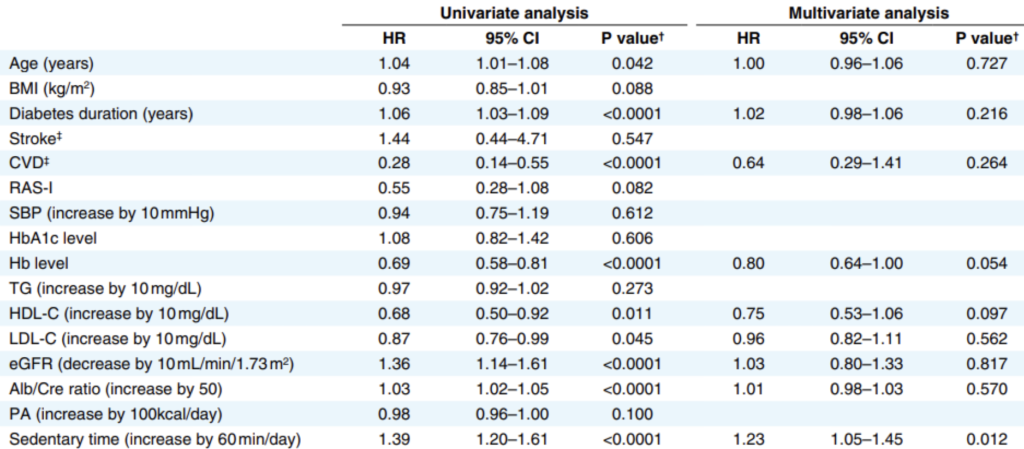
座っている時間が1日当たり1時間増えると、イベント発生リスクが23%増加していました。
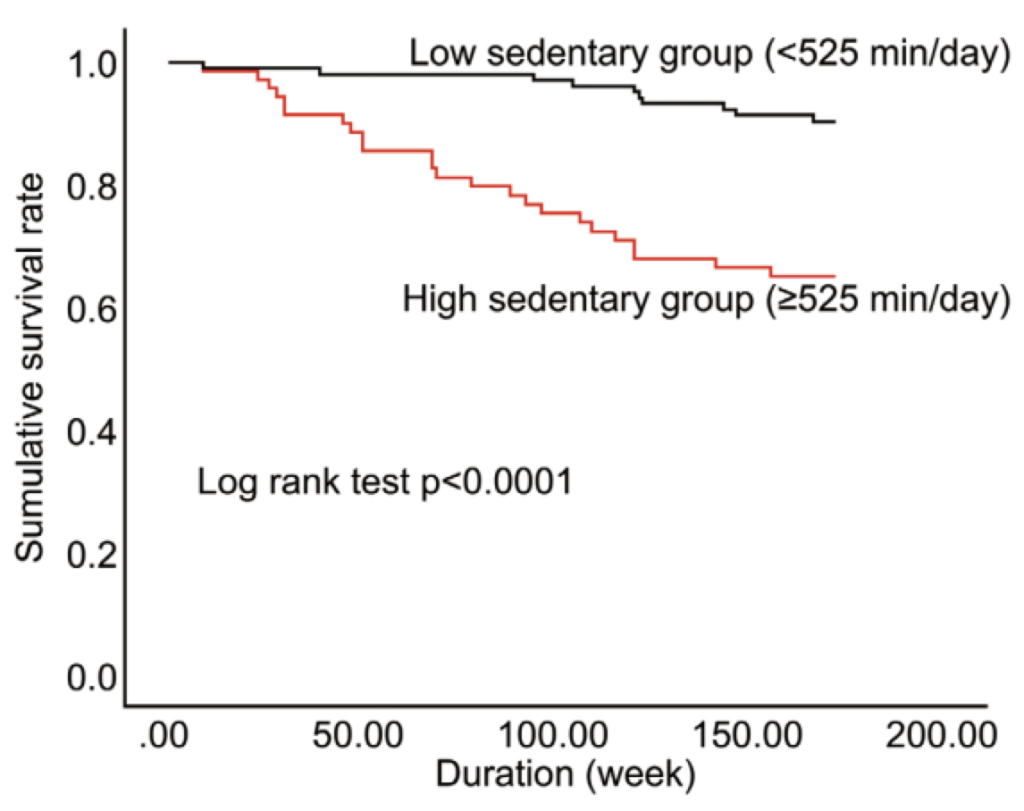
イベント発生リスクにおける座位時間のカットオフ値は1日当たり525時間であり、イベント発生をアウトカムとした観察期間中のカプランマイヤー曲線では、座位時間が少ないグループの生存率が0.903に対し座位時間が多いグループは0.649と有意に低い値でした。
4. まとめ
糖尿病性腎症患者において座っている時間が増えることは、心血管疾患、脳卒中、透析導入、そして全死亡リスクの増悪と関連していました。
これらの結果は、糖尿病性腎症患者が座っている時間を減らすことで心血管疾患や脳卒中および全死亡のリスクを低下させ、透析導入を遅らせることができる可能性を示唆しています。
身体活動の少ない患者において、いきなり運動を始めることは難しくても、「まずは座っている時間を減らしましょう」というような指導は臨床的にも導入しやすいと感じています!
最後までご覧いただきありがとうございました!
YouTubeでは動画も公開しておりますので、是非ご視聴ください!

